Embriogénesis
Atresia viene del griego: a (sin) tresis (lumen). Entre la cuarta y quinta semanas se producen alteraciones en el desarrollo del esófago y la tráquea, que se combinan con interrupciones del lumen del esófago y comunicaciones anormales con la tráquea. Esto origina 5 diferentes tipos de malformaciones del esófago.
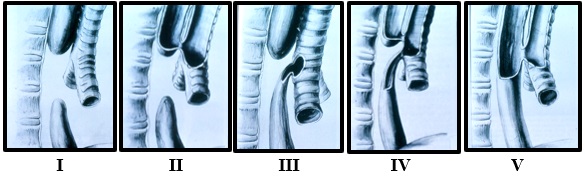
Tipos
| I | Atresia pura (7-8% de casos) |
| II | Atresia esofágica con fístula traqueo-esofágica proximal (1-2%) |
| III | Atresia esofágica con fístula traqueo-esofágica distal (85%, la más frecuente) |
| IV | Atresia esofágica con fístula traqueo esofágica proximal y distal (1-2%) |
| V | Fístula traqueo-esofágica aislada, sin atresia (4-5%) |
La atresia de esófago ocurre en 1:3000 nacimientos.
Diagnóstico prenatal
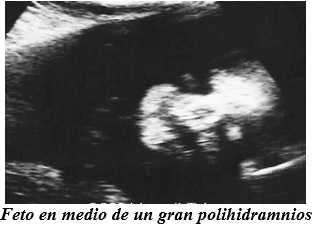
El diagnóstico prenatal en atresia de esófago solo es posible con el tipo I, que se acompaña de polihidramnios en 90% de los casos. El hallazgo de polihidramnios debe alertar al obstetra de esta posibilidad, a fin de convocar una Consulta Prenatal y planificar un parto en una institución de primer nivel.
Síntomas al nacer
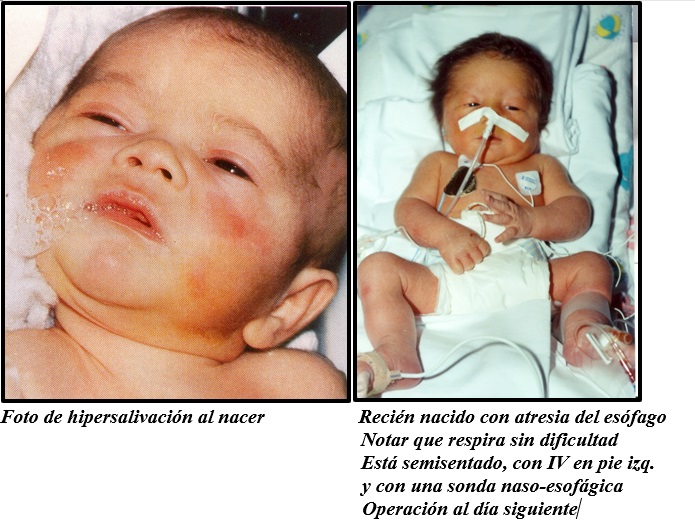
Hipersalivación, dificultad respiratoria, intolerancia alimenticia.
Imposibilidad de pasar sonda nasogástrica.
Importancia del bebegrama (Rx de tórax y abdomen juntos).
Para descartar anomalías asociadas: Sonografía renal y ecocardiográfica.
Manejo inicial
NPO
Semisentado en cama radiante
Sonda de Repogle 8-10F a succión intermitente suave
Manejo: Comenzar un intravenoso, electrolitos, vitamina K, antibióticos
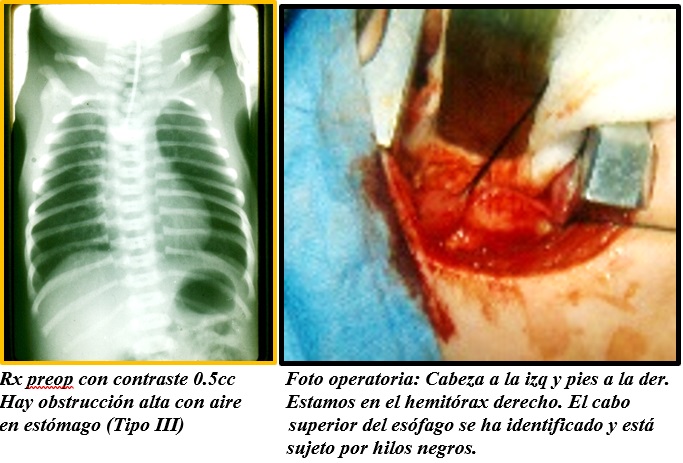
Determinar la altura del saco proximal: Rx lateral de tórax, semisentado, 0.5cc de contraste
Bebegrama, buscando anomalías asociadas
Sonografía renal y ecocardiográfica
Determinar posición del arco aórtico
Si hay dificultad respiratoria severa: CPAP, ventilador, gases arteriales, monitores
Operación
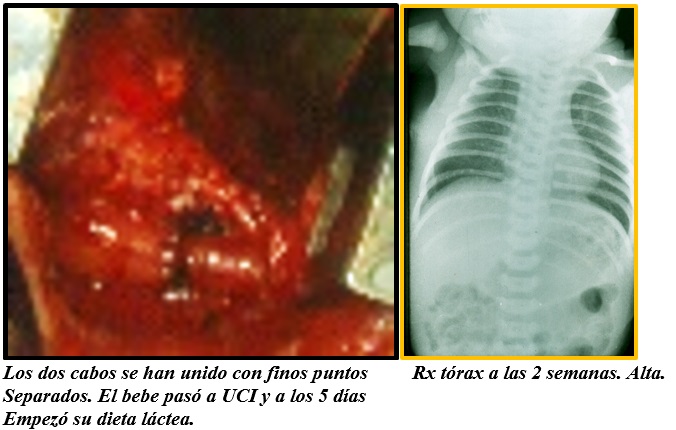
Experiencia clínica
Al 2017 el Dr. Uceda trató 76 pacientes con este complejo grupo de anomalías. 69 fueron del tipo III, 4 del tipo I y 3 del tipo V (la de la fístula en H, sin atresia).
En el grupo III hay dos subtipos, A y B. Este último es aquel que, en Sala de Op, se descubre que la distancia entre ambos cabos es mayor de 2-3 cms y por lo tanto, es preferible cerrar la fístula y reoperar después. Encontramos 3 casos, dos tratados por otros cirujanos. El tratamiento definitivo fue hecho a los 29 días (caso personal) y a 42 y 63 días en niños que me consultaron después.
Un recién nacido prematuro de 800 gramos de peso se presentó con un tipo III pero con una gruesa fístula que inflaba el estómago desmesuradamente. Realizamos 2 gastrostomías sucesivas con una ligadura de la fístula a los 13 días. El reparo final a los 5 meses de edad fue muy satisfactorio.
Tuvimos 3 dehiscencias anastomóticas que fueron tratadas satisfactoriamente excepto un paciente que requirió trasplante colónico. Dos recurrencias fueron resueltas con una segunda intervención.
Las estenosis de la anastomosis son siempre parte de cualquier dilatada experiencia, pero todas fueron tratadas satisfactoriamente con dilataciones hidrostáticas.
Dos pacientes fallecieron. Ambos nacieron sin estudio prenatal y tenían cromosomopatías incompatibles con la vida.